
Sanidad
La reconstrucción social tras el covid olvida la salud pública al obviar el gasto sanitario
En este segundo artículo, Audita Sanidad plantea si las conclusiones de la Comisión para la Reconstrucción Social y Económica aseguran mejor capacidad de respuesta frente a epidemias y otras emergencias sanitarias.
Plataforma contra los fondos buitre
En una reciente publicación en El Salto titulada ¿Al servicio de quién están los expertos en Sanidad y Salud Pública en la Mesa de Reconstrucción? concluíamos que una parte sustancial pertenecía a los lobbies del capital privado y de los intereses de las empresas privadas en el dominio de la sanidad. En este segundo artículo, intentamos responder si las conclusiones de la Comisión para la Reconstrucción Social y Económica aseguran mejor capacidad de respuesta frente a epidemias y otras emergencias sanitarias.
En el primer artículo, emitimos un diagnóstico de la comprometida situación en la que se encontraba el sector sanitario en España cuando nos golpeó la pandemia del covid-19, circunstancia que tenía sus raíces, entre otras, en la Ley 15/97 que permitió la entrada del sector privado en la asistencia sanitaria, los recortes a los servicios públicos de salud que aceleraron las deficiencias estructurales en Salud Pública y las Colaboraciones Público-Privadas en el ámbito de la sanidad que originan un sobrecoste en el gasto sanitario público para conseguir beneficios privados, la reducción de las plantillas de profesionales y la precarización laboral en el sector sanitario.
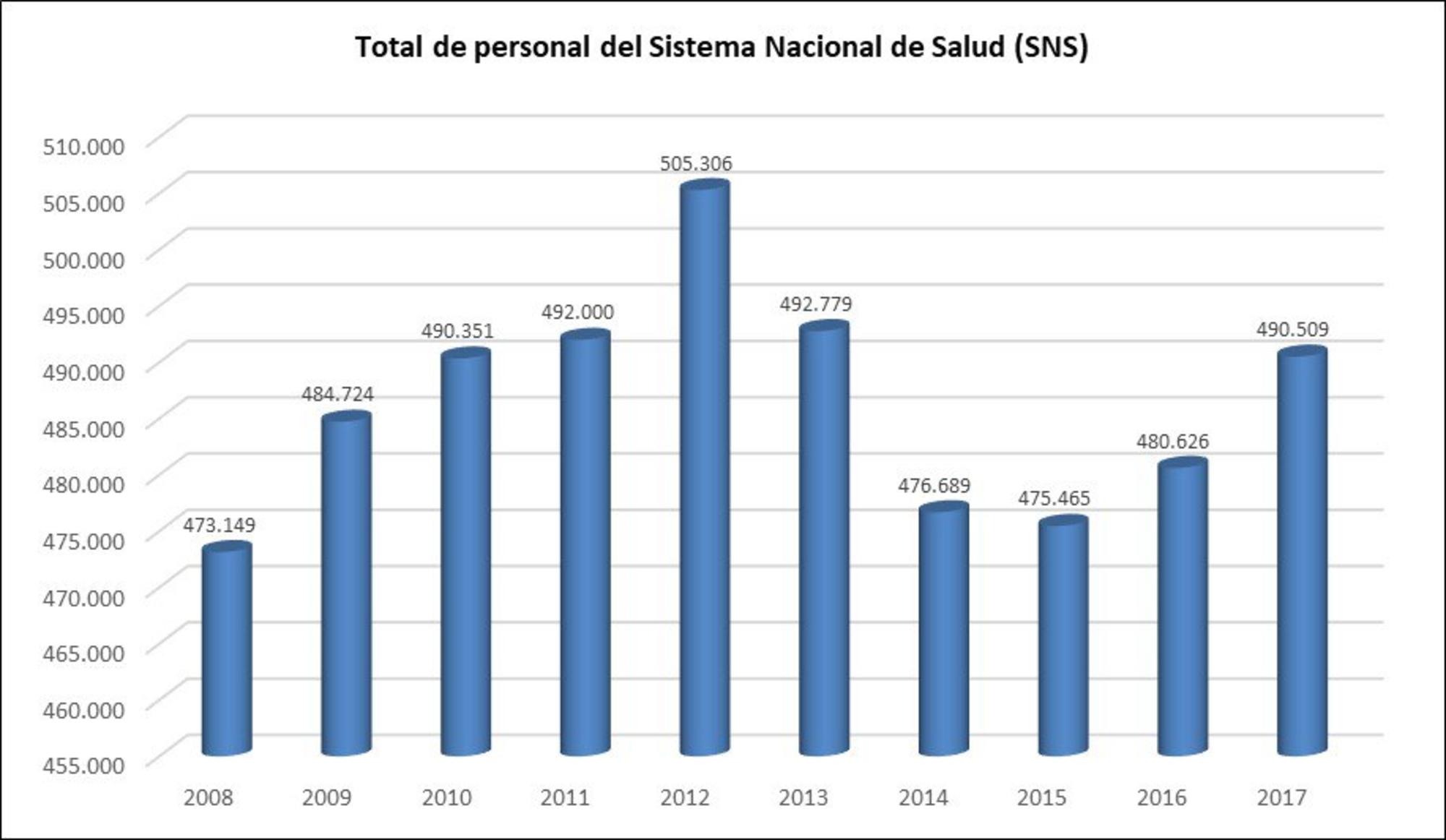
También informábamos de que un tercio de los expertos convocados (12 de 37) pertenecían a los lobbies del capital privado y de los intereses de las empresas, el mismo sector que aplicando la lógica del beneficio económico ha originado el aumento de la deuda pública y el deterioro de las condiciones laborales de los trabajadores sanitarios y que ha sustituido casi completamente al Estado en la formación continua de los profesionales sanitarios y la investigación en salud y servicios sanitarios.
Según la Organización Mundial de la Salud (OMS) la Salud Pública es el arte y la ciencia de prevenir la enfermedad, prolongar la vida y promover la salud mediante los esfuerzos organizados de la sociedad. Los ciudadanos acudimos al sistema sanitario cuando perdemos la salud, cuando estamos enfermos.
Sin embargo, la salud se genera en las condiciones de vida y el entorno que constituyen los determinantes socioeconómicos, medioambientales y de género de la salud de la población. Los desconocidos servicios de salud pública intentan que los ciudadanos conserven y mejoren su salud, con la vigilancia epidemiológica, disminuyendo las desigualdades sociales en salud, promoviendo ambientes y hábitos saludables y previniendo la enfermedad mediante las políticas de salud pública.
Las actividades de salud pública son competencia del gobierno del Estado y de los gobiernos de las Comunidades Autónomas y, muy excepcionalmente, han sido concertadas con el sector privado.
La limitada capacidad de respuesta a la epidemia del covid-19 es el resultado de que el Estado y las comunidades hayan declinado sus responsabilidades de forma constante en las últimas décadas
La limitada capacidad de respuesta a la epidemia del covid-19 en España es el resultado de que el Estado y las comunidades autónomas hayan declinado sus responsabilidades en salud pública de forma constante y progresiva en las últimas décadas. Para reforzar la sanidad y la salud pública, las conclusiones de la Comisión deben llevar a soluciones que a corto plazo, sofoquen los rebrotes actuales y a largo plazo, garanticen una respuesta sanitaria adecuada a futuras epidemias y emergencias sanitarias.
A corto plazo
Durante las últimas décadas, los gobiernos centrales y autonómicos han vaciado de contenido y de profesionales las estructuras de salud pública. El gasto sanitario en Salud Pública en los últimos años ha estado en el entorno del 1% en relación con el gasto sanitario público total, menos de 800 millones de euros para todo el Estado. Este ínfimo presupuesto da una buena indicación de la importancia de la salud pública en el siglo XXI, para el gobierno central y para los autonómicos.
Cualquier reconstrucción de la sanidad y la salud pública debe incluir un aumento considerable de su presupuesto, muy inferior a la media de la Comunidad Europea, y todavía más del presupuesto dedicado a la salud pública. Pero, de forma sorprendente la Comisión trata muy poco el tema presupuestario.
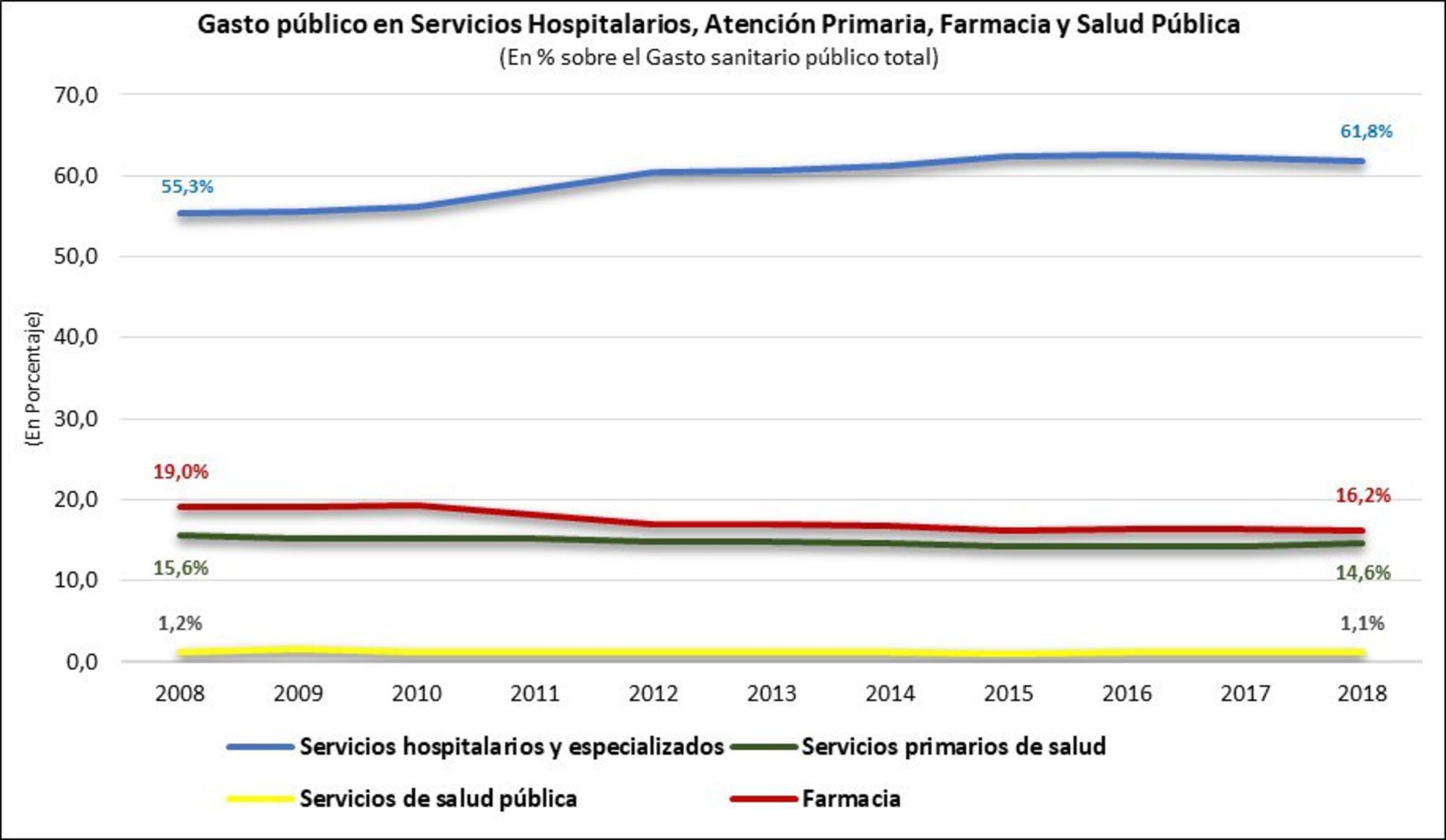
A nuestro juicio, la primera conclusión de la Comisión debería ser aumentar el presupuesto de sanidad, que está varios puntos por debajo de la media europea y cuya infrafinanciación se refleja en el gasto sanitario público per cápita en sanidad.
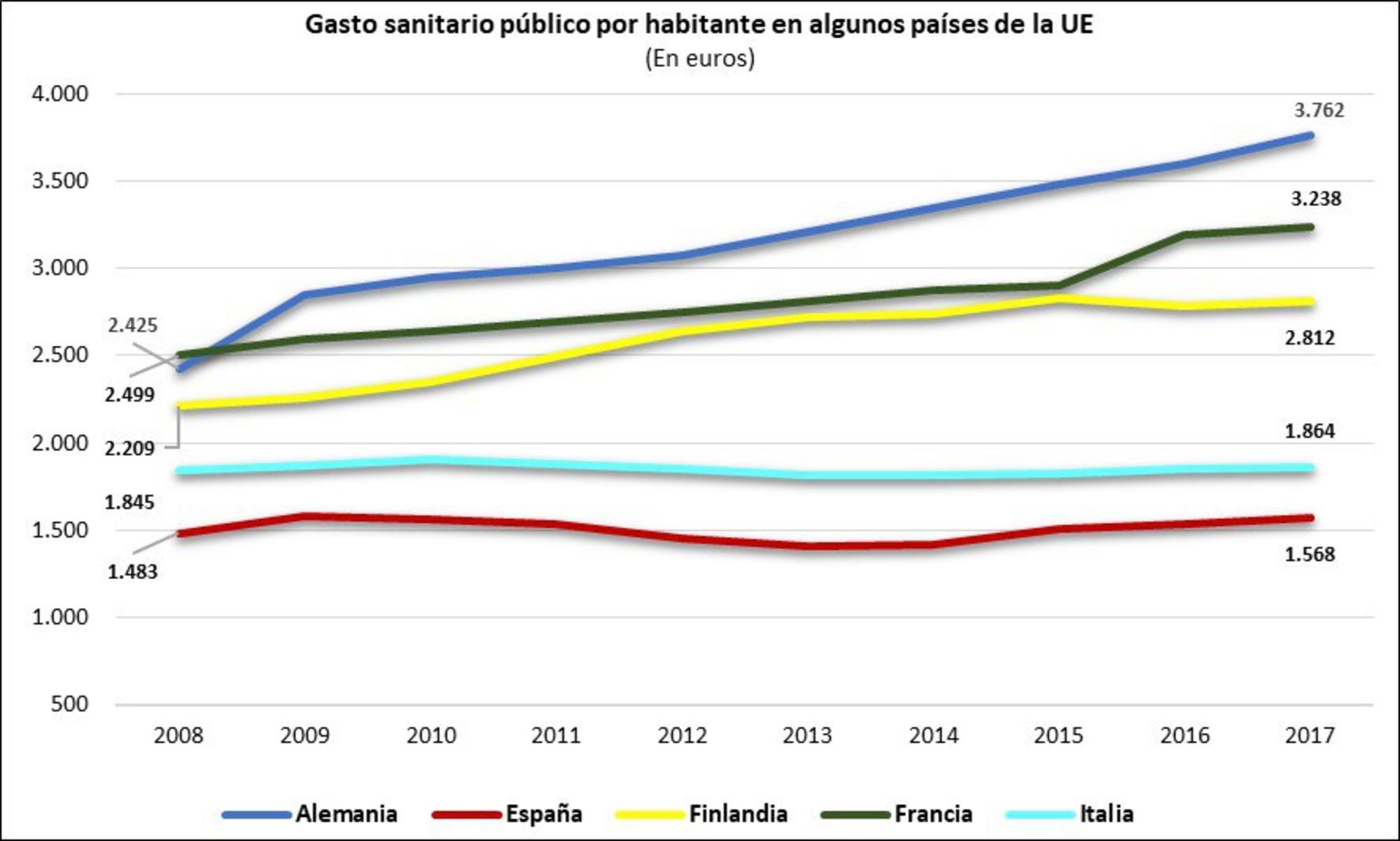
No se trata de aumentar el presupuesto, sin especificar para qué, se trata de apagar el incendio que está asolando nuestra sociedad y asegurar que se puede responder de forma adecuada a futuras emergencias.
Algunas conclusiones de la Comisión tratan del desarrollo de la salud pública y de la preparación frente a las emergencias sanitarias. En el gráfico siguiente se listan estas conclusiones, que deberían traducirse en políticas de forma urgente.
En primer lugar, se tiene que implementar la Ley General de Salud Pública, aprobada en 2011 pero nunca desarrollada por el gobierno del Partido Popular (2012-2018). Esta ley propone en su artículo 47 la creación de un Centro Estatal de Salud Pública, cuyos objetivos son el asesoramiento técnico y científico en materia de salud pública y la evaluación de intervenciones en Salud Pública en el ámbito de la Administración General del Estado y de otras administraciones; el Centro actuaría como una incubadora de proyectos para la innovación, la investigación y la asesoraría a los gobiernos central y autonómicos, de las corporaciones municipales y de las asociaciones ciudadanas.

Desgraciadamente, las Conclusiones de la Comisión mencionan la creación de un Centro Estatal de Salud Pública y Calidad Asistencial para mejorar la gobernanza y fomentar la cooperación entre la sanidad asistencial y la salud pública, que no tiene relación con lo que propone la Ley. Es algo muy diferente.
Otras conclusiones tratan del fortalecimiento de los sistemas de información sanitaria y la digitalización. Actualmente existen en la sanidad pública española muchos datos con poca utilidad porque la información sobre la salud y los sistemas sanitarios está informatizada pero no está fácilmente disponible para su análisis y pocos profesionales en la función pública saben manejar y analizar esta información.
Los científicos afirman que en esta fase epidémica —incidencia en claro aumento, aumento de los rebrotes— hay que ser proactivos, no persiguiendo el fuego sino adelantándose a él para impedir que se extienda en el territorio. Los principales actores son la salud pública, especialmente los rastreadores, y los Equipos de Atención Primaria, con especial atención a la enfermería comunitaria.
Reforzar la Atención Primaria y la Salud Pública es esencial para controlar la epidemia
Reforzar la Atención Primaria y la Salud Pública es esencial para controlar la epidemia. Urge hacer frente a la situación epidémica actual con objetivos a corto plazo, asignaciones presupuestarias finalistas a nivel Estatal y a nivel de Comunidad Autónoma dirigidas a reforzar la Atención Primaria y la Salud Pública, concretamente con médicos especialistas en Medicina Familiar y Comunitaria y personal de enfermería especialista en Salud Comunitaria, epidemiólogos y rastreadores.
A medio plazo
La formación y la carrera profesional de recursos humanos en salud comunitaria y en salud pública es un tema central en la capacidad de respuesta a las epidemias y otras emergencias sanitarias y así lo reconocen los expertos. Sin este tipo de profesionales, no se puede hacer frente a las emergencias sanitarias ni se puede mejorar la salud de la población de forma eficiente, empleando correctamente los limitados recursos que tenemos.
Llevar a la práctica las conclusiones de la Comisión en cuanto a formación tiene un coste y requiere un tiempo. La presidenta de ASEBIO, el principal lobby de las empresas biotecnológicas y agroalimentarias en España decía en su comparecencia parlamentaria que la preparación de un producto en biotecnología necesita de mucho tiempo de inversión, que en ocasiones supera los 16 años. Más de dieciséis años cuesta formar una médica especialista en medicina familiar y comunitaria o un profesional capacitado para dirigir programas de intervención y hacer investigación en salud pública. Es el tiempo que se necesita para formar un enfermero especialista en salud comunitaria, capacitado para responsabilizarse de los programas de promoción de la salud, sanidad ambiental o laboral en un área sanitaria. Y hay que recordar que esta formación corre a cargo de los impuestos que paga la ciudadanía.
Medicina familiar y comunitaria o medicina preventiva y salud pública no son actualmente tan atractivas como otras especialidades médicas y por tanto, están entre las menos demandadas en la especialización MIR.
Las causas son conocidas: baja retribución económica, poco prestigio profesional, poca formación continua, escasas posibilidades de realizar investigación. Tampoco existe una carrera profesional para los universitarios de otras disciplinas que desean adentrarse en la salud pública, por definición un campo de acción e investigación multidisciplinar.
España tiene muy pocas enfermeras (5,7/1.000 habitantes versus 8,8/1.000 habitantes en los países de la OCDE en 2019) y la ratio de personal de enfermería a personal médico está entre las más bajas (1,5 versus 2,5). Muchas de nuestras enfermeras y enfermeros han emigrado en busca de oportunidades profesionales más dignas. ¿Invertiremos en esta necesidad esencial? Aquí, la Comisión reconoce la necesidad pero no muestra el camino para satisfacerla. Sin duda, se requiere de voluntad política y un firme presupuesto a largo plazo donde los recursos se dirijan exclusivamente al sistema sanitario público (salud pública, atención primaria y hospitales de gestión directa).
Además de recursos humanos, para hacer frente a las emergencias sanitarias es necesario disponer de un fondo de reserva de productos sanitarios producidos por la industria española. Habrá nuevas epidemias y estas epidemias no tardarán en llegar. El covid-19 es una gran amenaza para el bienestar de las poblaciones humanas, ha puesto en jaque a los países ricos del mundo y ha sumido en la miseria a las poblaciones de los países con bajos recursos y a las personas con bajos recursos de los países ricos.
La pregunta que nos planteamos es si seremos capaces como especie humana de aprender a vivir de otra manera. En un plano mucho más concreto, ¿seremos capaces de preparar nuestro Sistema Nacional de Salud para hacer frente a la próxima epidemia sin que las poblaciones más vulnerables tengan que sufrir en sus cuerpos las consecuencias?
Escenarios de futuro
En este breve artículo no hemos podido tratar todas las conclusiones de la Comisión. En los aspectos tratados, aquellos directamente relacionados con la capacidad de respuesta a las emergencias sanitarias y epidemias, las conclusiones de la Comisión para la Reconstrucción Social y Económica son muy generales, no fijan objetivos y no tienen presupuesto ni calendario. Todo ello las hace compatibles con dos escenarios opuestos, el primero de continuidad y el segundo de innovación y refuerzo del sistema público de sanidad y Salud Pública.
El primer escenario sería el de una continuidad de la tendencia actual: más privatización, permitiendo la compra del accionariado de empresas que gestionan hospitales y residencias por parte de los fondos de inversión, mayor deterioro del sistema público, mayores listas de espera y en consecuencia deserción de los ciudadanos de clases medias con poder adquisitivo para comprar seguros privados, mayor incremento de beneficios a costa de los enfermos y los mayores frágiles, Colaboración Público-Privada con costes sociales y beneficios privados, aumento de la deuda.
En el segundo escenario se daría un refuerzo del Sistema Nacional de Salud y el Ministerio de Sanidad con recursos económicos igualando al menos el gasto sanitario público per cápita de la Unión Europea-28, pero, sobre todo, reforzar la función pública con personal con formación multidisciplinar que garantice la competencia en el ejercicio profesional de la salud pública, que sea capaz de hacer frente a las emergencias, catástrofes naturales y epidemias, y sea capaz de analizar datos generados por sistemas de información para orientar las políticas de salud y evaluar sus resultados.
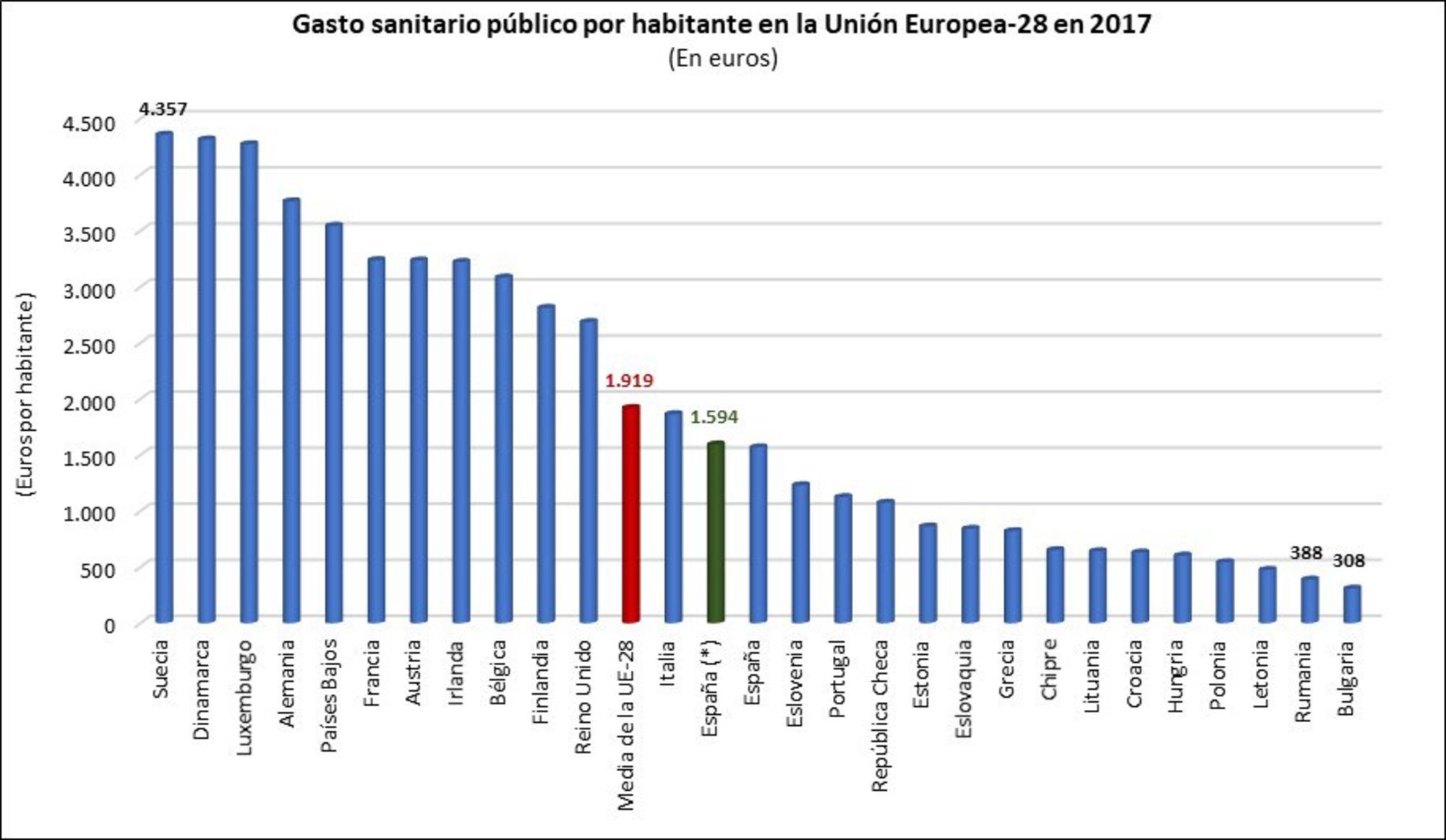
Igualar el diferencial de 351 euros en relación con el gasto sanitario público por habitante con la media de la UE-28 en 2017 significa incrementar los recursos en la Sanidad y Salud Pública por un importe de 16.377 millones de euros. Teniendo en cuenta que el gasto sanitario público consolidado en 2018 fue de 71.145 millones de euros, supondría incrementar el presupuesto sanitario público en un 23%, o un 1,35% del PIB de España en 2018.
La elección de nuestro gobierno entre más negocio para los lobbies o un sistema sanitario público se plasmará en los Presupuestos Generales del Estado
La elección de nuestro Gobierno se plasmará en los Presupuestos Generales del Estado. Se repartirá el dinero y conoceremos a qué se dedican nuestros impuestos, los préstamos y las ayudas europeas: más negocio, más beneficios para los lobbies de la sanidad privada o un Estado fuerte que pueda protegernos y ofrecernos los profesionales y mecanismos para organizar el sistema sanitario para producir salud.
La respuesta a la pregunta que nos planteábamos al principio de este artículo es que las conclusiones de la Comisión para la Reconstrucción sobre la Sanidad y la Salud Pública son muy generales, en algunos casos inconcretas, contradictorias en cuanto a cumplir el objetivo de reforzamiento de la Sanidad Pública, y utilizar la colaboración público-privada como herramienta para mejorarla. Su utilidad para prepararnos para nuevas epidemias depende de la voluntad política de ligar estas conclusiones a los presupuestos, e implementarlas con objetivos y calendarios concretos.
En memoria de Juan Luis Ruiz-Giménez, compañero, amigo y activista de la Auditoría Ciudadana de la Deuda en Sanidad (Audita Sanidad)
Industria farmacéutica
Farmacia pública y anulación de patentes para asegurar el acceso a los medicamentos del covid-19
Para comentar en este artículo tienes que estar registrado. Si ya tienes una cuenta, inicia sesión. Si todavía no la tienes, puedes crear una aquí en dos minutos sin coste ni números de cuenta.
Si eres socio/a puedes comentar sin moderación previa y valorar comentarios. El resto de comentarios son moderados y aprobados por la Redacción de El Salto. Para comentar sin moderación, ¡suscríbete!



.jpg?v=63944689192 2000w)
.jpg?v=63944689192 2000w)