We can't find the internet
Attempting to reconnect
Something went wrong!
Hang in there while we get back on track
Enfermedades
Duelo permanente: cuando hay que aprender a vivir con la ausencia del presente
Las víctimas por daño cerebral irreversible son muchas más de las que figuran en las estadísticas. Familiares y allegados pasan meses, años e incluso décadas al lado de sus seres queridos en estado vegetativo o de mínima consciencia sin poder cerrar su dolor.
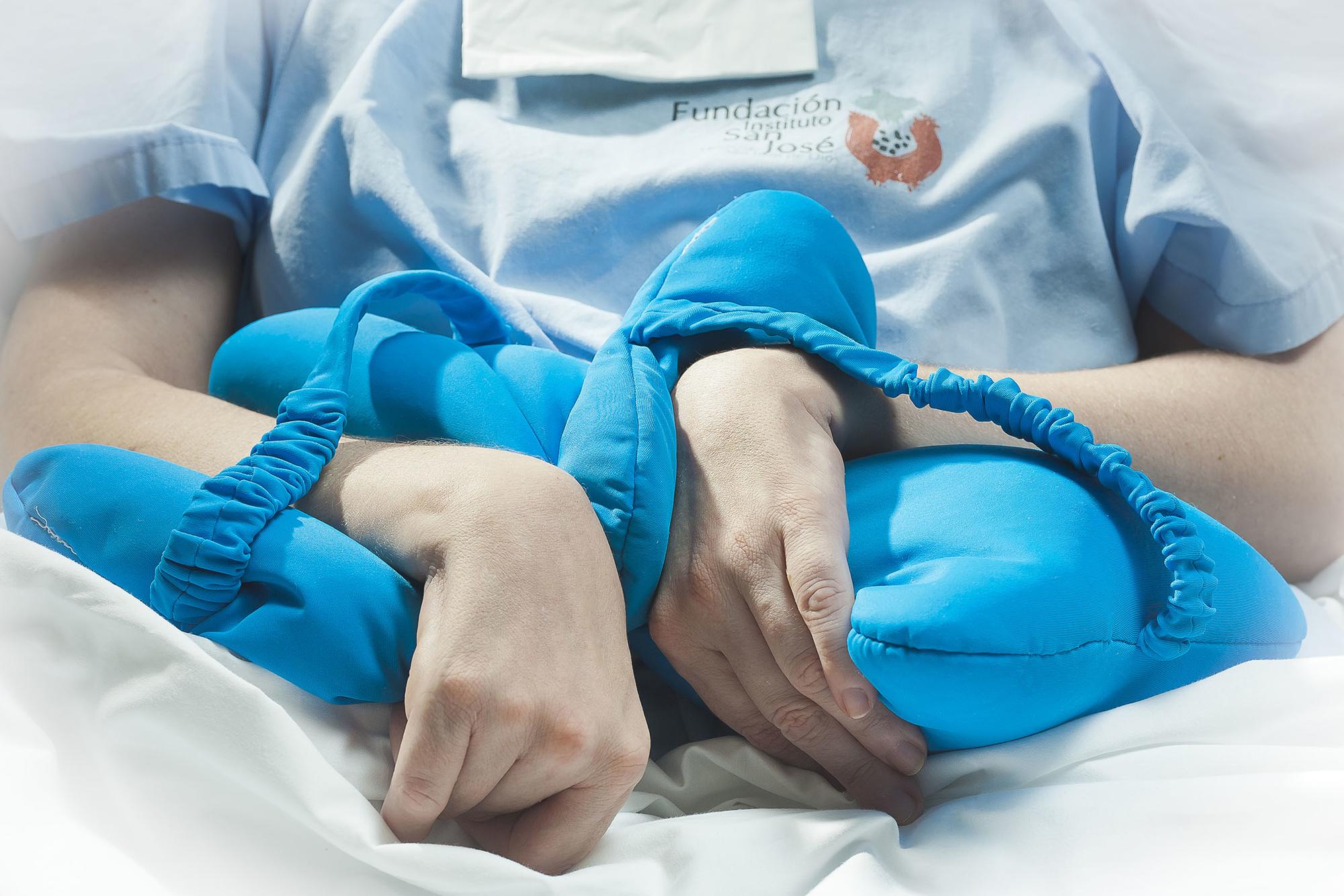
En los pasillos del Hospital Instituto San José, en Madrid, el tiempo parece ralentizarse. Mientras en sus jardines los pacientes de otros pabellones disfrutan del buen tiempo, en el interior de San Benito Menni se respira una calma invariable. Fotografías y objetos personales adornan las cabeceras de la docena de camas que alberga una sala común en la parte baja del edificio. Un espacio diáfano para que el personal sanitario pueda controlar en todo momento a los ingresados, pero lejos de parecer una unidad de críticos o postoperatorios, el ambiente que se respira es familiar y hospitalario.
Se trata de la unidad de daño cerebral crónico severo, que actualmente dispone de 56 camas concertadas con la Comunidad de Madrid y que es el destino de muchas personas que, ya sea por un accidente traumático (un golpe o por tráfico), vascular (un ictus, derrame o infarto) o por otras circunstancias (como un ahogamiento o una infección), acaban en una situación de mínima conciencia o directamente en estado vegetativo. Una situación en la que los pacientes ya estabilizados pueden pasar meses, años o incluso décadas.
“En septiembre hará nueve años que estamos aquí”, comenta María, que cuida de su hija a diario. Verónica llegó al Hospital San José después de pasar nueve meses en de Fuenlabrada tras sufrir una complicación en una operación con 28 años. “Ella estaba perfecta. Se le metió en la cabeza que quería hacerse una reducción de estómago, elegimos a los médicos de confianza pero, lo que pasó, no nos lo quieren decir”, explica a El Salto María, quien asegura que siguen luchando por saber la verdad.
Otro caso de daño cerebral severo crónico es el que hizo que la unidad donde cuidan de Verónica sea como es actualmente. Se trata de un niño que el sistema sanitario no supo dónde ubicar en los años 90. “Estaba ingresado en la unidad de cuidados intensivos de un hospital y llevaba allí muchos años. Una situación así, durante años, no era adecuada para un hospital de agudos, por lo que se propone tratarlo en nuestro centro y se montó un programa específico para ello”, explica Edelio Blanco, médico responsable de la unidad, que actualmente atiende a 45 personas.
Contra lo que pueda parecer, la atención médica a personas con mínima conciencia o con el síndrome de vigilia sin respuesta (vegetativo) no se reduce, ya que, como explica el sanitario, los pacientes en esta circunstancia no demandan atención. “Se les somete a un diagnóstico, a la confirmación de este, la reevaluación periódica, el tratamiento de las dolencias previas o las surgidas a partir del episodio de daño cerebral, la prevención de las dolencias por estar encamados y, en algunos casos, se les somete a medidas farmacológicas que pueden mejorar el estado de conciencia”, resume Blanco.
Aprender a vivir con un ser querido en una situación de duelo ambiguo es complicado, porque hay una muerte social, relacional y de identidad donde las personas deben estar con un extraño conocido
Pero, mientras la parte médica está cubierta, ¿qué pasa con los familiares? “El ingreso es un momento muy crítico y se hace en equipo. Se evalúa tanto al paciente como a la familia, porque es el momento de tomar conciencia de esta nueva realidad”, explica Roberto Álvarez, psicólogo responsable de la unidad de este hospital, especializado en rehabilitación neurológica, traumatológica y referente en cuidados paliativos. Álvarez reconoce que los allegados de la persona con daño cerebral tienen mucha “rabia, angustia” que a veces se proyecta contra el personal sanitario. “Aprender a vivir con un ser querido en una situación de duelo ambiguo es complicado, porque hay una muerte social, relacional y de identidad donde las personas deben estar con un extraño conocido”, explica en referencia a lo que puede llegar a pasar con la enfermedad de Alzhéimer.
Sin ir más lejos, en el Día de la Madre, este psicólogo se encontró una situación que ilustra su función: una hija que le llevó un regalo a su madre ingresada al encontrarse con Álvarez se lo mostró sin entender muy bien por qué lo hacía. “En el acto de regalar tú la haces mamá como identidad, conectas con ese recuerdo”, le explicó. “Como psicólogo intento trabajar qué sentido tiene para ti venir, por qué no te vas, por qué vienes cada día”.
Pero, conscientes de que hay una carga social y esquemas de comportamiento que muchas veces nos impulsan a hacer cosas aunque no sea lo mejor para las personas, el Hospital Instituto San José limita las horas de permanencia en el recinto solo para esta unidad. “Se permite estar solo dos horas por la tarde y dos horas por la mañana”, comenta Víctor, el enfermero de la sala de vegetativos, ya que el motivo es pensar en que los familiares de estas personas sigan viviendo.
“Al principio llevé muy mal lo de no poder estar todo el rato, pero tengo que reconocer que es la manera de que descansemos algo”, comenta María, que continúa diciendo que “en el hospital de Fuenlabrada estuvimos de noche y de día los nueve meses. No la dejábamos sola ni un minuto, nos turnábamos hasta para ir a desayunar”. Con el tiempo, nos comenta la madre de Verónica, los apoyos de familiares y amigos empiezan a descender: “Al principio se quedaban hasta a dormir en el hospital de agudos, pero poco a poco van distanciando las visitas. Ahora mismo solo estamos su padre y yo”.
Una nueva familia se empieza a tejer entre las paredes de la unidad de daño cerebral, ya que las familias que pasan por lo mismo son las que se sienten más capaces de reconfortar a las otras. Como sucede con cada nuevo ingreso. “Te acercas a ellos y les dices que estamos para lo que necesiten. Pero es que impone mucho llegar allí. Yo no sabía que existía eso. Intentas acercarte, animarles, explicarles que allí están bien cuidados, pero se hace muy duro porque te pones en su lugar y piensan en todo lo que se te pasó por la cabeza a ti al llegar”, recuerda María, que resalta que también se viven las cosas buenas, como la boda de su otra hija o el nacimiento de su nieto.
“Es como cuando te mudas y tienes que organizar tus pertenencias”, pone como ejemplo el psicólogo, que explica que el objetivo es “buscar una nueva mirada que me permita, en paralelo, seguir cuidando y amando a ese familiar, pero también fijando la mirada en la propia persona, en los demás allegados y en la vida”.
Menores, adultos o en la vejez, este duelo ambiguo se toma de diferente manera, dejando unas secuelas en la persona que sufre esta pérdida. Por eso el equipo también presta atención a los familiares que no saben qué hacer cuando el hijo ya no quiere ir a ver al padre ingresado, cuando se acercan los cumpleaños o fechas concretas o cuando llega la hora de rehacer la vida con otra pareja.
“Hay una etapa de evitación, otra de aceptación y otra de acomodación”, explica Álvarez, ya que los allegados de los pacientes que proceden de otros hospitales han pasado por el experiencia de la incertidumbre de si la persona sobreviviría, después de saber en qué estado acabaría y, ahora, afrontar que si en dos meses no hay reacción, el estado es permanente. “Tu no controlas lo que ocurre ni lo que va a pasar, pero puedes decidir elegir cómo vivir esa situación”, fija como objetivo el psicólogo, que explica que, pese a la atención personalizada, la terapia y los grupos de apoyo hay personas que cronifican el dolor. “En torno a dos o tres personas de cada diez se quedan ancladas en la tristeza, la amargura y la imposibilidad de mirar al futuro”.
La culpa es algo que complica mucho los duelos. Te preguntas si podría haber hecho algo para evitarlo, qué puedes hacer para que la persona no sufra
Como cuando se afronta un duelo por muerte, las personas que tienen un familiar con daño cerebral irrecuperable pasan por varias fases. Al igual que el Alzhéimer que ‘mata dos veces’, en este caso se pasa de asumir el estado del familiar a tener que lidiar con cambios —que pueden ser esperanzadores o frustrantes— respecto a la situación de los últimos días. Después de años de cotidianidad, de acompañamiento y de cierta rutina salvadora, llegan a tener que enfrentarse a un final que muchas veces ha sido deseado para evitar el sufrimiento de la persona amada, pero que conlleva culpa.
“La culpa es algo que complica mucho los duelos. Te preguntas si podría haber hecho algo para evitarlo, qué puedes hacer para que la persona no sufra, etc.”, comenta Lidia Luna, psicóloga especializada en salud mental y en cuidado de cooperantes en situaciones de emergencias. “Tenemos que elaborar nuestra propia digestión de la muerte”, comenta la colaboradora de Luto en Colores, una iniciativa que tiene como objetivo celebrar la vida y aceptar la pérdida eliminando las pautas sociales impuestas o tener que cumplir con lo esperado por parte de la persona que sufre el dolor de la muerte.
Al igual que en cuidados paliativos, la persona que ve cómo llegan los últimos días de sus familiares tiene que enfrentarse al cierre de una etapa. “Aunque en el caso del daño cerebral la situación del preduelo se alarga mucho en el tiempo, al final las dos situaciones se parecen mucho”, apunta Roberto Álvarez.
Paliativos, eutanasia
Con el debate sobre la mesa sobre si los cuidados paliativos deben ir más allá, de nuevo, la unidad de daño cerebral severo crónico parece permanecer al margen de polémicas. Se trata de salas en las que no aparecen ni respiradores artificiales ni otras máquinas de soporte vital. Como mucho, hay sondas y algunos goteros puntuales para los tratamientos. “La imagen de desconectar un botón y acabar aquí no tiene sentido”, comenta el psicólogo del hospital, que resalta que el paciente que más ha estado en el recinto estuvo veinte años. De esta manera, destaca que, como en otro asuntos, el gasto médico que supone una convalecencia tan larga ha hecho que salten las alertas de algunos economistas, que se plantean el sentido de ese presupuesto prolongado en el tiempo para el sistema de salud.
Edelio Blanco rápidamente reacciona y dice tajante: “Aquí nunca hemos tenido una petición de eutanasia”. Lo que sí destacan como mejorable es el testamento vital o instrucciones previas, ya que muy pocas personas lo hacen. Solo 286.336 lo tienen actualmente y la tasa por comunidad tiene techo en Navarra con el 12% de los mayores de 18 años.
Se trata de los pocos márgenes que tiene el personal médico para actuar de una forma diferente a lo que el protocolo estándar marca, como que no se alargue la vida de forma artificial en casos graves, que se palíe el dolor de la mejor manera, que se donen los órganos una vez fallecido o designar a la persona que tomará esas decisiones en el caso de que el firmante no pueda. Entre las situaciones que se nombran en los formularios para que entre este certificado a funcionar se destaca el daño cerebral severo e irreversible.
Además de reclamar esta mejora en las instrucciones previas, los sanitarios y afectados reclaman que mejoren las unidades destinadas a hospitalizaciones largas. Si cambiamos de comunidad, es fácil contrastar cómo no se cuenta con un centro especializado. Desde la Asociación de Daño Cerebral adquirido A Coruña (Adaceco) destacan que las personas con daño severo o crónico muchas veces se quedan estabilizadas en la UCI o en residencias, algunas de ellas privadas, como La Merced, en Poio, o en otras usadas para casos puntuales.
También el apoyo a los familiares en casos de mínima consciencia o estado vegetativo es muy deficiente. Desde la Asociación de Daño Cerebral Sobrellevado de Madrid (Apanefa), aseguran que no les llegan casos de daño severo y que son un 5% de los registrados. Del resto de casos, tampoco son muchos los que reclaman ayuda o saben a quién dirigirse. “Las familias que llegan lo hacen en situaciones no tan óptimas de aceptación como pensamos ya que el paso del tiempo genera cansancio y en muchas ocasiones acomodaciones o adaptaciones a la situación que no son tan funcionales como cabría esperar. Es como la sensación de vivir en un túnel al que no ven salida y que en unas ocasiones ahoga y en otras respiran”, explica Elena Galian, directora del Centro de Día de Apanefa, donde, además de terapias de recuperación para los pacientes, ofrecen información y apoyo a los allegados de estos.
“Escucho a esas madres que se separan sus hijos y están con una pena...pienso: ‘ojalá mi hija estuviera separada cinco veces y tuviera que ayudarla con sus hijos’, pero claro, cada uno tenemos los problemas que tenemos”. María piensa en voz alta para hacer entender lo inentendible: la situación de dolor estancado que viven quienes tienen un ser querido con daño cerebral irreversible. Ella reconoce que tiene días mejores y otros peores, habla de resignación, de cansancio. “Hay veces que, si no es por mi nieto, al que cuido, o por ir a ver a Verónica, no me levantaba de la cama”, reconoce, aunque también tiene palabras de agradecimiento hacia las auxiliares, las otras familias y los profesionales que las ayudan. “Una nueva familia —dice—. Lo único bueno que sacas son los lazos que se forman. Acaba de morir una niña de la sala y seguiré en contacto con su madre aunque ya no estén allí, con nosotras”.






.jpg?v=63916073251)






.jpg?v=63916253653)


.jpg?v=63913943320)
.jpg?v=63913943320)



